Malgré une hausse budgétaire sans précédent, le système hospitalier marocain peine à démontrer son efficacité. Gouvernance défaillante, lenteurs administratives et pénuries chroniques minent toujours un secteur censé être en pleine réforme.
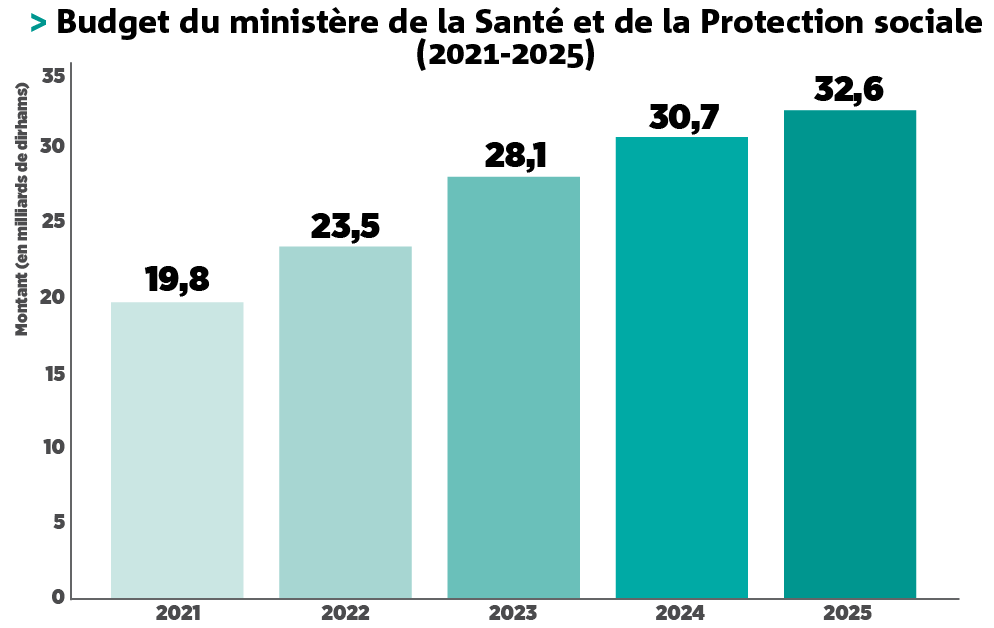
Depuis plus de vingt ans, la santé publique bénéficie d’un soutien budgétaire constant. Depuis 2003, les dépenses allouées au secteur augmentent en moyenne de 10 % par an. Mieux encore : le budget global, incluant investissement et fonctionnement, a bondi de 19,8 milliards de DH à 32,6 milliards entre 2021 et 2025 (prévision). Une progression de près de 65 %, censée se traduire par des infrastructures modernes, du matériel performant et davantage de ressources humaines.
Mais sur le terrain, la réalité contraste avec les chiffres. Les hôpitaux manquent de tout : seringues, fils chirurgicaux, éprouvettes, médicaments… L’inventaire des pénuries dépasse l’entendement. Un constat d’autant plus déroutant que la réforme du système de santé, voulue comme « globale et intégrée », peine à produire des effets visibles. Derrière les chiffres, c’est un dysfonctionnement structurel qui persiste, alimenté par des failles de gouvernance, des lenteurs administratives et un manque criant de coordination.
Lors de son passage devant la Commission des secteurs sociaux, le ministre Amine Tahraoui a été clair : Le principal problème de la santé au Maroc, c’est la gouvernance. » Le constat est partagé par les experts. Selon le Dr Tayeb Hamdi, chercheur en politiques de santé, «investir dans les hôpitaux, c’est bien ; savoir gérer, c’est mieux». Cette gouvernance défaillante se manifeste à plusieurs niveaux : retards de mise en service, sous-utilisation du matériel, absence de planification régionale et lourdeurs administratives.
Lire aussi | SM le Roi lance les travaux de construction d’un Complexe régional de santé mentale à Mediouna
Près de 80 % du matériel médical installé dans les hôpitaux publics serait sous-utilisé, selon les chiffres. Parfois, les équipements ne sont pas adaptés au profil épidémiologique local ; parfois, ils tombent en panne faute de maintenance.
Derrière ces dysfonctionnements, c’est tout un modèle centralisé qui montre ses limites. La création des Groupements de Santé Territoriaux (GST) prévue par la loi-cadre 06-22 vise justement à transférer davantage de responsabilités de gestion au niveau régional, avec l’objectif d’adapter l’offre de soins aux besoins réels de la population. Mais cette réforme peine encore à se traduire dans les faits.
Une réforme ambitieuse, mais des résultats décevants
Réunis le 1er octobre 2025, les membres de la Commission des secteurs sociaux du Parlement ont écouté attentivement le ministre de la Santé et de la Protection sociale, Amine Tahraoui, venu dresser un état des lieux sans fard. Devant les députés, le ministre a reconnu que le principal obstacle à la réussite de la réforme restait la gouvernance. «Ce déficit nous oblige à intervenir au plus haut niveau pour débloquer des situations parfois banales», a-t-il déploré, citant l’exemple de l’hôpital de Fquih Ben Salah, resté fermé faute d’une alimentation électrique suffisante.
Ce cas n’est pas isolé. Il illustre une réalité : les hôpitaux se multiplient, mais leur mise en service est souvent retardée par des erreurs de planification ou des procédures administratives interminables. Pourtant, les chantiers avancent. Entre 2022 et 2025, 22 nouveaux hôpitaux ont vu le jour, offrant 2 433 lits supplémentaires. Le ministre cite Al Hoceima, où un centre hospitalier provincial redimensionné dessert désormais 400 000 habitants, ou encore Midar et Figuig, qui disposent enfin d’un hôpital de proximité.
Lire aussi | Le ministère de la Santé sévit contre les « médecins absentéistes » des promos 2023-2024
Mais ces réalisations, aussi importantes soient-elles, ne suffisent pas à combler le déficit global. De nombreuses régions restent sous-dotées, avec des établissements vétustes et des équipements obsolètes. À Agadir, par exemple, la création d’un centre de jour vise à désengorger l’hôpital Hassan II, saturé depuis des années. À Tétouan, un nouvel hôpital de spécialités doit ouvrir d’ici fin 2025 pour soulager la pression sur le CHU de Tanger.
Une carte hospitalière encore inégale
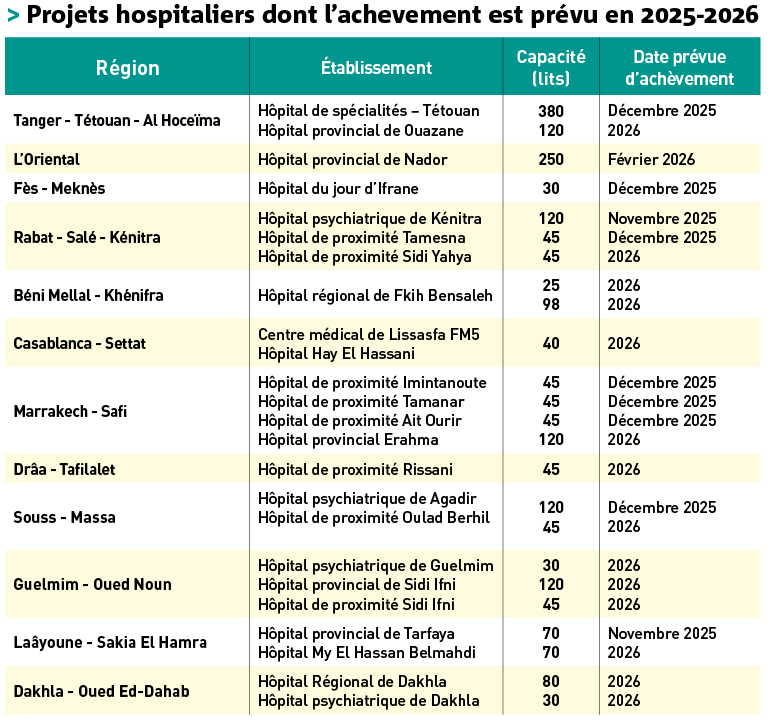
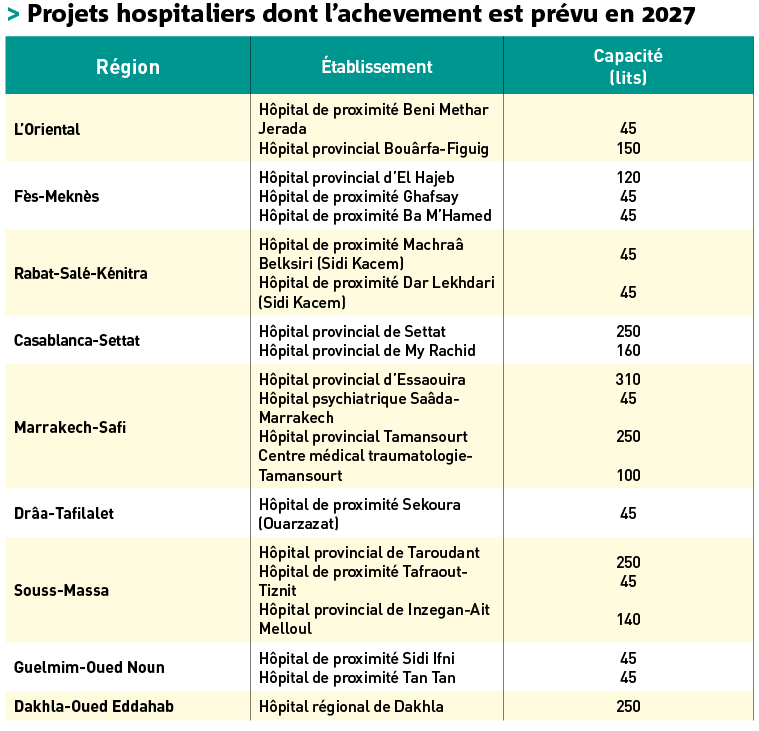
Le Maroc compte aujourd’hui une quarantaine de projets hospitaliers en cours, totalisant plus de 4 700 lits à terme. Parmi eux, 24 chantiers sont en voie d’achèvement, et 20 autres programmés d’ici 2027. Une dynamique qui traduit une volonté politique réelle, mais qui se heurte à des contraintes locales, parfois triviales.
« Dans certaines zones, les projets prennent du retard pour des raisons aussi simples que la viabilisation ou la disponibilité de l’eau et de l’électricité », admet le ministre. D’autres blocages tiennent à la coordination entre administrations ou à la lenteur des appels d’offres. Résultat : des hôpitaux flambant neufs restent fermés plusieurs mois, voire plusieurs années, avant d’être opérationnels.
À cela s’ajoutent de fortes disparités régionales. Certaines provinces disposent désormais d’hôpitaux modernes, quand d’autres peinent encore à offrir un service minimal. Les « zones noires » identifiées par le ministère concernent notamment Casablanca, Essaouira et Dakhla, où l’offre de soins demeure très en deçà de la demande.
CHU : la lente montée en puissance
Jusqu’à récemment, le Maroc ne comptait que quatre CHU : Rabat, Casablanca, Fès et Oujda. Une concentration historique qui a longtemps poussé des milliers de patients à parcourir des centaines de kilomètres pour accéder à des soins spécialisés. L’objectif affiché aujourd’hui est clair : doter chaque région de son propre centre hospitalo-universitaire.
Six nouveaux projets sont en cours ou programmés. Le CHU d’Agadir (867 lits) et celui de Laâyoune (500 lits) devraient être opérationnels d’ici fin 2025. D’autres suivront à Guelmim, Errachidia et Béni Mellal d’ici 2027. À terme, ces établissements totaliseront plus de 3 500 lits supplémentaires, tout en renforçant la couverture sanitaire régionale.
Lire aussi | Tehraoui annonce un programme de réhabilitation de 83 hôpitaux de 8.700 lits
Mais là encore, les infrastructures seules ne suffisent pas. Le Maroc manque cruellement de personnel qualifié. «À quoi bon construire des hôpitaux si nous n’avons pas les ressources humaines pour les faire fonctionner?», s’interroge Amine Tahraoui. Le constat est sans appel : la pénurie de médecins et de paramédicaux freine l’exploitation effective des nouvelles structures.
Ressources humaines : la faille du système
La formation et l’affectation des médecins constituent le talon d’Achille du système. Entre 2019 et 2024, les affectations de spécialistes n’étaient réalisées que deux ans après l’obtention du diplôme, décourageant nombre de jeunes praticiens, souvent tentés par le privé ou l’étranger. Le ministère affirme avoir rectifié le tir : 1 204 médecins spécialistes ont été affectés en 2025, contre une moyenne de 200 par an auparavant.
Mais ces efforts restent insuffisants pour combler les besoins. Le Maroc compte un déficit important dans des disciplines clés comme l’anesthésie, la réanimation ou la radiologie. Et les projections du ministère sont claires : le manque de spécialistes persistera jusqu’en 2029.
Autre déséquilibre majeur : la pyramide médicale est inversée. L’Organisation mondiale de la santé recommande 70 % de généralistes et 30 % de spécialistes. Au Maroc, c’est l’inverse. «Les étudiants délaissent la médecine générale, faute de perspectives et de rémunérations attractives», constate le ministre.
Lire aussi | Tehraoui promet une «révision approfondie» de la tarification des médicaments
À cette équation s’ajoute la fuite des talents. Les conditions de travail et les salaires peu compétitifs poussent chaque année des centaines de médecins à s’expatrier vers l’Europe ou le Canada. Et si la législation permet désormais le recrutement de praticiens étrangers, le bilan reste modeste : à peine 600 médecins étrangers exercent actuellement au Maroc.
Une gouvernance encore à soigner
Derrière les chiffres et les chantiers, c’est la gouvernance qui cristallise les critiques. Le ministre ne s’en cache pas : «Ce n’est pas le financement qui manque, mais la capacité à exécuter. » Plans mal coordonnés, nominations discutables, procédures rigides… autant de freins qui affaiblissent l’efficacité de la réforme.
Certaines infrastructures flambant neuves tournent au ralenti faute de matériel ou de coordination avec les collectivités territoriales. D’autres projets souffrent de doublons administratifs entre agences régionales et ministère central. Une situation qui retarde la mise en œuvre d’une vision pourtant claire : celle d’un système territorial de santé, décentralisé, digitalisé et équitable.
Un effort réel, mais des résultats encore timides
Sur le papier, la progression est indéniable : le Maroc investit plus, construit davantage et forme mieux. Mais les retombées tardent à se faire sentir. Les hôpitaux sont encore perçus comme des lieux d’attente plutôt que de soins, et la qualité du service reste inégale.
Pour Amine Tahraoui, le temps joue un rôle crucial. « Les réformes structurelles nécessitent de la patience. Les premiers effets se mesureront à moyen terme », affirme-t-il. En attendant, les citoyens, eux, continuent d’affronter les files d’attente, les pénuries et les transferts interminables entre régions.
Les investissements sont là. Les intentions aussi. Mais pour que la réforme devienne une réussite tangible, il faudra surtout restaurer la confiance: celle du citoyen dans son hôpital, et celle du médecin dans son système.
L’inefficacité structurelle de la dépense de santé
En consacrant environ 6 % de son PIB à la santé, le Maroc reste en dessous des standards recommandés par l’OMS (10 %). Mais au-delà du volume de dépense, c’est sa structure qui pose problème.
Près de 55 % des dépenses de santé sont supportées directement par les ménages. Ce reste à charge élevé explique pourquoi 40 % des Marocains renoncent encore aux soins pour des raisons financières, selon le Conseil économique, social et environnemental (CESE).
À titre de comparaison, ce taux est inférieur à 20 % en France et à 10 % au Canada. Cette différence illustre la fragilité du modèle de financement marocain, encore trop dépendant de la contribution individuelle et insuffisamment mutualisé.
Lire aussi | Le personnel de santé sera porté à plus de 90.000 d’ici à 2026, promet Akhannouch
L’assurance maladie obligatoire (AMO), pierre angulaire de la réforme royale, devra corriger ce déséquilibre en garantissant un accès équitable et durable à tous. Mais pour être efficace, elle doit s’appuyer sur un réseau public solide et une gouvernance transparente.
Comparaison internationale : quand la gouvernance fait la différence
Les pays ayant connu une amélioration rapide de leurs systèmes de santé – comme le Vietnam, la Turquie ou la Malaisie – ont tous misé sur la gestion plutôt que sur la seule construction.
En Turquie, par exemple, la réforme hospitalière de 2003 a reposé sur trois leviers : la performance des hôpitaux, la digitalisation du parcours patient et la contractualisation avec les médecins. Résultat : en dix ans, le taux de satisfaction des patients a doublé.
Le Maroc, lui, a choisi la voie des infrastructures, avec des résultats plus lents. Sans une refonte managériale profonde, les nouveaux hôpitaux risquent de reproduire les mêmes failles que les anciens : bureaucratie, sous-effectif, maintenance déficiente et lenteur des décisions.
La vision royale, exprimée dès le discours du Trône de 2018, appelle à une refonte totale du système de santé fondée sur l’équité, la proximité et la qualité. La loi-cadre 06-22 en est la traduction institutionnelle.
Mais entre la vision et la mise en œuvre, un fossé demeure. Le défi n’est plus de construire, mais de gérer efficacement, d’évaluer objectivement et de responsabiliser localement. Car un hôpital n’est pas une fin en soi : c’est un maillon d’une chaîne qui doit fonctionner avec cohérence. Sans maintenance, sans personnels motivés, sans pilotage transparent, les milliards investis risquent de produire des coquilles vides.






